Dr. Michael Breusのインタビュー「アルツハイマー病と眠れない脳:睡眠が記憶と認知にいかに影響するか(Alzheimer’s & The Wakeful Brain: How Sleep Affects Memory & Cognition)」の内容紹介の後編です。
前編はこちら
Dr. Michael Breusは、米国でスリープ・ドクター(Sleep Doctor)と呼ばれている著名な臨床心理学者(Clinical Psychologist)。著書も多いのですが、邦訳はされていません。
Dr. BreusのWEBサイトはこちら
2回目の本稿では、サーカディアンリズムを適切に維持することの重要性と、それを乱さないで正しく維持することに関わる諸々の事柄の紹介です。また背景となっている、睡眠を促すツー・プロセスモデルや、睡眠と覚醒の切り替えのメカニズムなどについての解説を加えました。
目次
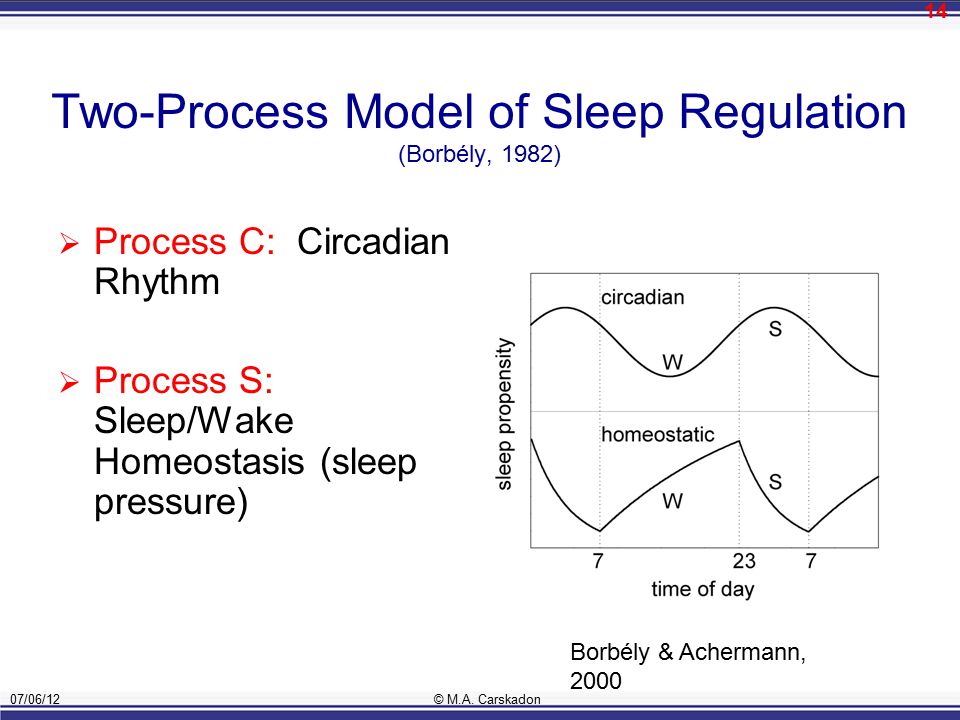
睡眠を促すふたつのプロセス
Dr. Breusは、睡眠を促す二つのプロセスから話を始めます。
脳には睡眠を促す二つのプロセスが存在する。
アデノシン濃度の増大
日中を通して(over the course of the day)、細胞代謝の副産物( byproduct of cellular metabolism)であるアデノシン(adenosine)と呼ばれる物質が、脳内で増大する(build up)。これが眠気を引き起こす。
サーカディアンリズムとメラトニンの分泌
我々は睡眠のサーカディアンリズム(sleep circadian rhythm)を持っている。ほとんどの人が夜の10時半から11時の間に眠くなるのは、この時間にメラトニン(melatonin)を分泌し始めるからである。
これらについては下記に解説しましたので、詳しく知りたい方はご覧ください。
[解説]ツー・プロセスモデル 詳細を表示
[解説]睡眠と覚醒の切り替え 詳細を表示
[解説]サーカディアンリズムとメラトニン 詳細を表示
一貫性が重要
そこで、一貫性(consistency)が、すべての人たち、特に認知障害のある(cognitively impaired)人たち の睡眠サイクル(for anybody’s sleep cycle)のためになし得る(can possibly do)最高の事柄(very best thing)であることが分かる。
《Dr. Breusは、一貫性(consistency)という言葉で、「毎日同じ時間に起きて同じ時間に寝ること」を意味しています。》そして就寝の時間帯(bedtimes)を賢く選ぶことがとても重要なのだ。
Dr. Breusは、サーカディアンリズムを適切に維持することの重要性を伝えるために、ツー・プロセスモデルを持ち出したと思われます。以下の内容の多くは、サーカディアンリズムを乱さないで正しく維持することに関わる事柄です。
アルツハイマー病患者とうたた寝
多くのアルツハイマー病患者が、よくうたた寝をする(nap a lot)。日中疲れているか、やることがあまりないか、ただ退屈でであるからである。
彼らに居眠りをさせるほど悪いことはない(nothing worth than having them nap)。なぜなら、昼間に居眠りをすると、寝付く(fall asleep)のにかなり長い時間がかかり、サーカディアンリズムを遅らせる(push off)からである。
うたた寝をさせないためには、何らかの活動に関与させ(involved in activities)続ける、精神的な刺激(mentally stimulated)を与え続けることである。もちろん、毎日100%の時間それを行うのは難しいが。
朝起きてやるべきこと
水分補給
朝起きてまず第一にやるべきことは、水分補給(hydration)である。
知らない人が多いが、我々は夜間の呼吸で、ほとんど1リットルの水分を吐き出す。だから朝起きたとき、脱水状態なのである(wake up dehydrated)。
アルツハイマー病患者や認知障害であるかどうかに関わらず、ボトル1本分の水を飲むのが最善のことなのだ。多くの人が最初に飲む液体がコーヒーである。
だがコーヒーは一種の利尿剤(a diuretic)である。したがってもっと脱水されてしまうことになる。
コーヒーを避けるように言っているわけではない。コーヒーを飲むのを遅らせる(wait)ように言っているのだ。
直射日光を浴びる
第二は直射日光(direct sunlight)を浴びることである。
これによってサーカディアン時計(cercadian clock)がリセットされる。
体を動かす
第三は少しでも体を動かすことである。表まで新聞を取りに行くとかペットを外に連れ出すとか少し歩くだけでもよい。冬ならばショッピングモールに行ってぶらつくのもよい。あるいは少し運動になることを見つける。
体を動かすこと(exercise)は睡眠の質を改善する最も簡単な方法のひとつである。
カフェインの問題
カフェイン(caffeine)と先に述べたアデノシン(adenosine)の分子構造(molecular structure)を見ると、それらはほとんど同じである(almost identical)。
したがってカフェインを飲むと、それはアデノシンの受容体部位(receptor sites)に到って(hit)、アデノシンをブロックする。これがカフェインを飲むと眠たくならない理由である。カフェインが尽きると(burns off)、すべてのアデノシンが受容体にどっと流れ込む(flood into)。これが意識を失うほど眠くなる(get the crash)理由だ。
多くの人は一日に何杯ものコーヒーを飲む。あるいはカフェイン入りの炭酸飲料を飲んでいる。カフェインの摂取量には十分注意しなければならない。
夕暮れ症候群
認知障害のある(cognitively impaired)人たちが、昼間に疲れ過ぎたり(overly worn out)、うたた寝(napping)をすると、夕暮れ症候群(sundowning)という現象が発生する。
認知症やアルツハイマー病の患者にかなりの頻度で見られるのは、日が暮れたとたんに(once sun goes down)、すごく興奮する(very agitated)ことである。これは、残念ながら時として、施設に収容する原因となる(leads to, unfortunately sometimes, institutionalization)。介護者(caretaker)が家で見守っている(watch)ことがもはやできなくなるからである。
Dr. Breusは、夕暮れ症候群に対する対策として、光線療法(light therapy)とマグネシウム(magnesium)の摂取を勧めています。
光線療法
夜にブルーライト(blue light)を浴びると、眠りにつくのが妨げられるのは聞いているだろう。ブルーライトが眼に入ると、メラノプシン細胞(melanopsin cells)に至り、それが「メラトニン(melatonin)の生成を止めろ」という信号を脳に送る、というのが生理学的(physiology)な背景である。
だから我々は真夜中に(middle of the night)タブレットコンピュータに向いたくはない。なぜならメラトニンを生成しなくなるからである。
しかしアルツハイマー病の患者では、日が落ちるとメラトニンの生成が起こり得るが、それに対する彼らの反応は興奮(agitation)である。そこで光線療法(light therapy)によって、メラトニンの増加を、それが起きてほしいときまで止めるのである。
それは鎮静させるもの(sedative)ではなく、刺激を与えるもの(stimulant)であるが、興奮させる刺激ではなく眠くなくする刺激である。人は眠くなると不機嫌になる(cranky)が、それが精神的な混乱(mental confusion)と合わさると、興奮状態をひどくする(agitaion worse)。
光線療法には、波長が460nm近辺の青い光(blue light)を発する小型のライトボックス(light box)を使う。これはAmazonなどで$100から$150くらいで購入できる。
ライトボックスの前に座って、その光に浸るようにする。それを直接見る必要はない。夕食を食べている間、近くに置いておく。テレビを見ているときテレビの横に置くなど。
光線療法は、すべての人に効く万能薬(panacea)ではないが、私(Dr. Breus)が診てきたアルツハイマー病や認知症のどの患者にも実際有益であったと言える。
マグネシウムの摂取
マグネシウム(magnesium)は鎮静効果の大いなる源(a great source of a calming effect)であることが判明している(turns out)。
我々(Dr. Breus)は、夕暮れ症候群(sundowner’s)でかなり興奮する(pretty agitated)患者には、光線療法とマグネシウムを用いている。それは実際にかなりよい結果を出すことができる(can actually work out quite well)。
Dr. Breusはマグネシウムの摂取法として、バナナティーを作って飲むことを薦めています。
バナナはマグネシウムを豊富に含むことが知られているが、その皮には実の3倍のマグネシウムが含まれている。
バナナを洗い、両端を切り落とし、半分に切って皮ごと2から3カップの沸騰したお湯に入れ、4から5分煮出す。煮出した液体をカップに注ぐ。
アルツハイマー病患者に限らず、すべての人がこのバナナティーを用いることができる。とても心が落ち着き穏やかになる(very calming, very sedating)。またマグネシウムの摂取法としてもいい方法で、すごく有益である(super helpful)。
[解説 マグネシウムの摂取について]
マグネシウムは体内の300以上の生化学反応に必要とされ、エネルギー代謝、心血管と骨の健康、認知機能のサポートなどに極めて重要な栄養素のひとつですが、多くの人が不足していると言われています。また加齢とともに欠乏状態がひどくなります。
そこでマグネシウムを補強することが望ましいのですが、有機栽培のバナナを使うのでなければ、Dr. Breusの推奨するバナナティーを試してみる気にならないかもしれません。
そうなるとマグネシウムのサプリメントに頼らざるを得ないのですが、材料としているマグネシウム化合物に多種類の形態があり、選択に迷うことになります。実際、サプリメントとして適切は言えない形態のものもあります。
マグネシウムのサプリメントについてはいづれ詳しく採り上げたいと思っていますが、ここでは結論だけを述べます。最も有効性が高いと思われるのは、最近市場に登場したLトレオン酸マグネシウム(Magnesium L-Threonate)の形態のもので、吸収されやすく脳・神経系のサポートに特に有用であると言われています。
メラトニン服用に関して
日本ではメラトニン(melatonin)を製造・販売することは認められていませんが、米国ではサプリメントとして店頭で処方箋なしに入手することが可能です。Dr. Breusは、サーカディアンリズムの調節にメラトニンを使うことには十分慎重でなければならないという立場です。
メラトニンの投与結果(data)ははっきりしない(equivocal)。それが助けになる人もいれば、役に立たない人もいる。
メラトニンはホルモンである。テストステロン(teststerone)やエストロゲン(estrogen)のようなホルモン剤は医薬品で、その品質は適切に管理されている。しかし(サプリメントである)メラトニンはそうではない。現在ではいくつかの企業が医薬品グレード(pharmaceutical grade)のメラトニンを提供している(ので使用する場合はそういうものを使いたい)。
他の問題は、95%のメラトニンが、過剰投与になる形(over-dosage format)で売られていることである。成人への投薬量(dosage)は0.5から1mgとなるが、ほとんどのメラトニン製剤は3mg、5mg、10mgの用量である。《サーカディアンリズムの調節を目的とした場合が0.5〜1mgということで、他の目的のためには3〜10mgの投与が適切と考えられる場合がありますが、本稿の主題とは離れますのでこれ以上は触れません。》
メラトニンをアルツハイマー病の患者に使う場合、少量を試してどうなるかを見ながら進めなければならない。これは介護者(caregiver)に頼めることではなく、医師(doctor)がやるべきことである。
アルツハイマー病患者の多くは高齢者である。60歳くらいになると、脳内でのメラトニンの産生量が減り始める。そこにメラトニンを使うかもしれない理由があるのだが、使うのなら正しいやり方でなければならない。
メラトニンの血漿濃度(plasma concentration levels)が、サーカディアンリズムに影響を与えるまでに90分かかる。したがって、眠りにつく(fall asleep)90分前に、適切な用量を服用しなければならない。
また服用している他の薬(other medications)と相互作用しないことを確認しなければならない。β遮断薬(beta blocker)とは相互作用を起こしうることがわかっている。
処方薬と不眠症
パーキンソン病やアルツハイマー病の患者に処方される薬の一部(some of the medications)、例えばアリセプト(Aricept)のようなもの、は不眠症(insomnia)を起こす可能性がある。それは興奮(agitation)を倍加させる(doubles down)。
記憶を助けようとして、病気の初期の段階でこのような薬をつかおうとする場合がある。だが実際は、これらの薬はよく眠ることを妨げる、すなわちサーカディアンリズム(circadian rhythm)を変えてしまう。薬によって記憶がある程度改善するかもしれないが、睡眠を台無しにしかねず(could mess up)、それによって興奮性が高まり、記憶に悪い影響を与える。悪循環(vicious cycle)になりかねないのである。
私(Dr. Breus)は、「アリセプトを今晩から止めましょう」と言っているのではない。
介護者(caretaker)が、薬の投与(administration of the medication)によって睡眠の問題 ー 寝付けない、夜中に何回も起きる、夕暮れ症候群(sundowner)が徐々に亢進する(creep up)など ー が始まったことに気がつけば、担当医にそのことを知らせる。医師は、薬の服用量を戻したり(dial back on the dose)、光線療法(light therapy)のようなものを使ったりすることができるかもしれないし、もしかするとその患者のための替わりのもの見つけるかもしれない。
薬よりは行動的介入を
私(Dr. Breus)は、すべての医薬品(all pharmaceuticals)が悪いと言う人間だと受け取って(come across as)もらいたくない。様々な状況においては、薬理学的介入(pharmacologic intervention)がまさに適切である場合がある。
だが、薬は少ない方が良い(the less medicine, the better)、というのが私の立場(my take on it)だ。より自然でいられる(the more natural that we can be)ことが、我々のありたい姿である(the better off we’re going to be)。
かなりの認知低下がある深刻なアルツハイマー病に対して、薬理的な治療法(treatment)をとることが多いであろう。だが、できるだけ医薬品の使用を少なくして、行動的介入( behavioral interventions)を用いよう。
アルツハイマー病のリスク低減のために
先にも述べた一貫性(consistency)が第一。同じ時間にベッドに入り、同じ時間に起きる。同じ時間に起きることが同じ時間に寝ることよりもより重要であることが判明している。
毎朝外に出て15分間日光を浴び、体内時計をリセットする。
充分な量のビタミンDを摂取する。《時間の制約のためか、ビタミンDの摂取がなぜ重要なのかは本インタビューでは語られていません。》
睡眠時無呼吸だとアルツハイマー病のリスクが高くなる。次の症状がある場合は睡眠時無呼吸(sleep apnea)の検査を受ける。
・睡眠中に呼吸が止まる。
・いびきをかく(snore)。
・忘れっぽい(forgetful)。
・日中疲れている。